Le pic d’œstrogènes durant la phase fertile sature vos cellules vaginales en glycogène, un sucre qui sert de véritable festin au champignon Candida albicans. C’est précisément ce mécanisme biologique qui explique pourquoi tant de femmes voient apparaître une infection fongique au moment même où elles sont le plus fertiles.
On se retrouve souvent à gérer des démangeaisons insupportables alors que l’on surveille simplement son cycle. Cet article décortique le lien entre mycose et ovulation pour vous aider à stabiliser votre flore et à mieux comprendre ces récidives hormonales.
Pourquoi l’ovulation favorise-t-elle l’apparition d’une mycose ?
L’ovulation déclenche un pic d’œstrogènes qui sature les cellules vaginales en glycogène, un sucre dont se nourrit le champignon Candida albicans. Ce surplus nutritif, couplé à une hausse du pH, fragilise l’immunité locale.
Vous avez déjà remarqué ce timing agaçant ? On se sent au top de sa forme, et soudain, les démangeaisons arrivent. Ce n’est pas un hasard, mais une question de biologie pure et dure.
Le pic d’œstrogènes et le stockage du glycogène
En plein milieu de votre cycle, vos taux d’œstrogènes grimpent en flèche. Cette poussée hormonale ordonne aux parois de votre muqueuse vaginale de stocker massivement du glycogène. C’est un processus naturel lié à la fertilité.
L’augmentation des œstrogènes accroît le taux de glycogène dans la muqueuse. Ce sucre sert de nourriture directe au Candida albicans, favorisant sa prolifération rapide durant l’ovulation.
Le Candida albicans adore ce sucre, c’est son carburant préféré pour se multiplier. La levure, d’ordinaire discrète et dormante, profite de cette abondance pour s’activer. Elle se transforme alors en une infection gênante.
Tout se joue donc sur votre calendrier hormonal personnel. Cette réserve de nourriture explique pourquoi la crise de mycose et ovulation survient souvent pile au moment où vous êtes la plus fertile.
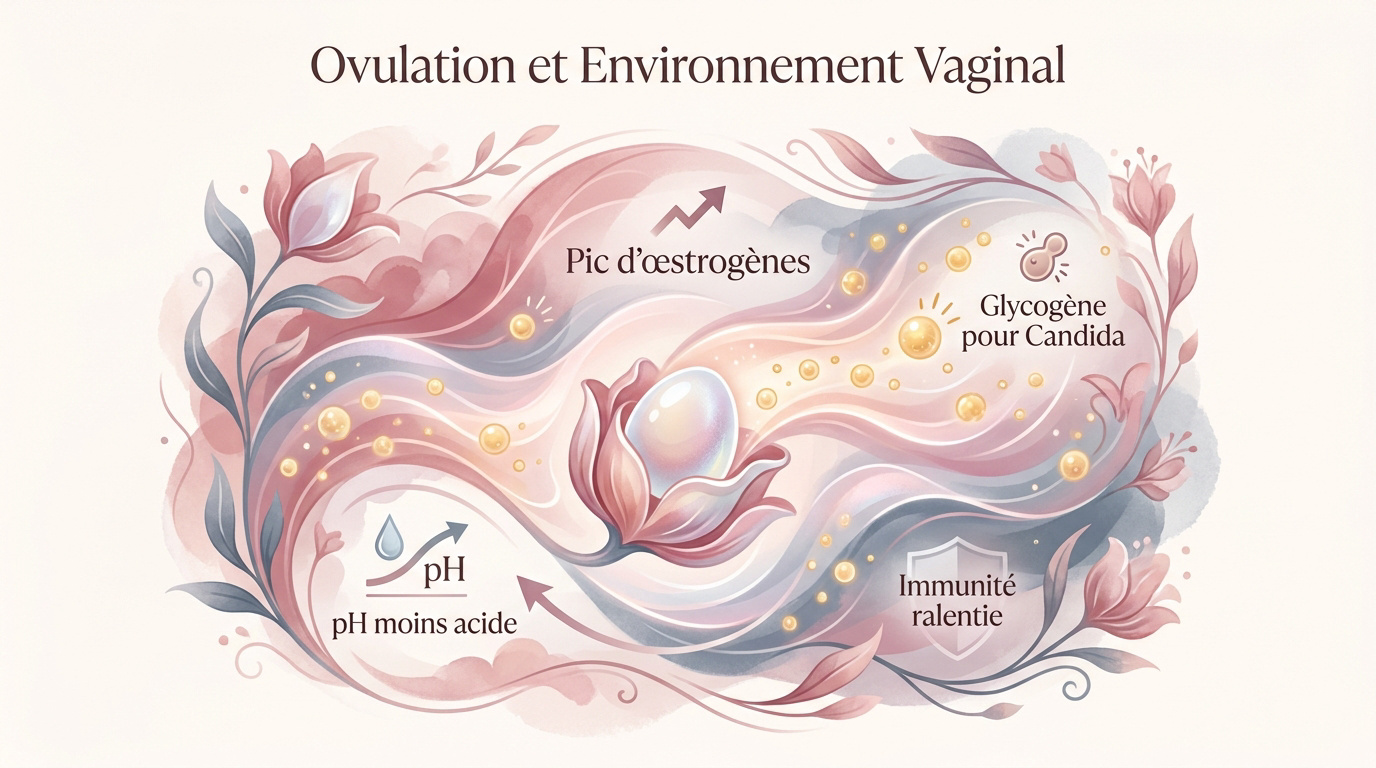
La modification du pH vaginal en période fertile
Pendant cette phase, votre glaire cervicale change de texture et de composition. Son pH devient moins acide pour aider les spermatozoïdes à survivre. Mais cette baisse d’acidité profite aussi aux champignons.
Les célèbres lactobacilles de Döderlein se retrouvent alors un peu à l’étroit. Ces protecteurs naturels de votre flore perdent de leur efficacité habituelle face aux intrus.
Un pH vaginal qui s’élève au-delà de 4,5 durant l’ovulation crée une brèche protectrice où les levures opportunistes s’installent et se multiplient sans entrave majeure.
Bref, ce déséquilibre temporaire rend votre zone intime plus vulnérable. Votre flore est tout simplement moins armée pour réguler les populations de levures qui s’emballent.
L’influence de la progestérone sur l’immunité locale
La progestérone entre aussi en scène avec un rôle de modulateur. Elle calme volontairement votre réponse immunitaire pour ne pas rejeter une éventuelle nidation. Forcément, l’activité des globules blancs locaux diminue.
Cette baisse de garde rend votre muqueuse particulièrement vulnérable aux agressions extérieures. Les défenses étant moins agressives, le Candida en profite pour s’ancrer solidement dans vos tissus profonds.
À la fin de votre phase ovulatoire, votre corps devient physiologiquement plus tolérant. Ce relâchement de la vigilance immunitaire valide malheureusement le terrain idéal pour une infection fongique.
Savoir identifier les symptômes d’une infection à Candida
Mais avant de traiter, il faut être certaine qu’il s’agit bien d’un champignon et non d’un autre désagrément.
Texture et odeur des pertes blanches suspectes
L’aspect de vos sécrétions change radicalement. Elles deviennent très épaisses et blanches. Elles ressemblent alors à du lait caillé ou à des grumeaux.
Ces pertes collent souvent aux parois vaginales. Pourtant, elles ne dégagent généralement aucune odeur. Une senteur de poisson suggérerait plutôt une infection bactérienne.
- Aspect blanc et épais
- Texture granuleuse type fromage blanc
- Absence d’odeur forte
- Adhérence aux muqueuses
Différencier mycose, vaginose et sécheresse intime
Il faut comparer les signes cliniques. La vaginose provoque des pertes fluides et malodorantes. La sécheresse, elle, ne cause pas de pertes mais des tiraillements.
La mycose entraîne des brûlures lors de la miction. L’urine irrite simplement une vulve déjà très enflammée. C’est une inflammation cutanée et non urinaire.
La distinction entre une simple irritation et une infection fongique repose souvent sur l’observation précise de la texture des pertes et de l’équilibre de votre flore.
| Trouble | Symptôme clé | Aspect des pertes | Odeur |
|---|---|---|---|
| Mycose | Prurit intense | Blanc et épais | Absente |
| Vaginose | Pertes grises | Fluide | Poisson |
| Sécheresse | Brûlures sans pertes | Inexistant | Neutre |
Les signes d’alerte nécessitant une consultation médicale
Certains cas imposent un rendez-vous médical. Si les symptômes persistent après un traitement court, consultez. Une douleur pelvienne ou de la fièvre sont des signaux d’alarme majeurs.
Se gratter peut créer des lésions réelles. Des bactéries peuvent alors s’engouffrer dans ces micro-coupures. Cela risque de provoquer une surinfection plus complexe.
Une mycose qui récidive plus de quatre fois par an nécessite une recherche approfondie des causes sous-jacentes, comme un déséquilibre métabolique ou immunitaire.
Pour apaiser la zone, vous pouvez explorer des remèdes contre les odeurs et les irritations. N’oubliez pas que la mycose et ovulation sont souvent liées par les fluctuations du glycogène.
3 facteurs de risque qui entretiennent les récidives
Pourtant, au-delà des fluctuations hormonales classiques, certains comportements quotidiens nourrissent littéralement le problème sur le long terme. Vous allez voir que notre mode de vie moderne joue souvent contre nous.
L’impact du sucre et de l’alimentation sur les levures
Le sucre raffiné passe rapidement dans votre sang et vos sécrétions. C’est un véritable festin pour le Candida albicans qui adore les glucides. Plus vous en consommez, plus ces levures prolifèrent joyeusement.
Réduisez les sucres raffinés, les pâtisseries et les sodas. Privilégiez les aliments complets pour créer un environnement beaucoup moins hospitalier pour le Candida.
Réduisez drastiquement les pâtisseries et les sodas industriels. Privilégiez plutôt les aliments complets et les légumes alcalinisants. Un terrain moins sucré devient immédiatement moins hospitalier pour ces champignons tenaces.
Une alimentation riche en sucres rapides agit comme un engrais sur le microbiote intestinal et vaginal, favorisant l’explosion de colonies de Candida albicans récurrentes.
Le rôle du stress et du sommeil sur les défenses
Le cortisol est l’hormone du stress par excellence. Elle affaiblit directement vos barrières immunitaires naturelles. Résultat : votre microbiote perd son équilibre et ne peut plus se défendre.
Le manque de sommeil est tout aussi problématique. Il empêche la régénération vitale de vos muqueuses vaginales. Un corps fatigué ne parvient plus à contenir efficacement la prolifération fongique.
Il est donc essentiel de surveiller les symptômes communs du cycle pour mieux comprendre vos réactions. Prenez le temps de vous reposer vraiment.
Influence des contraceptifs et des dispositifs intra-utérins
Certaines pilules contraceptives modifient l’équilibre chimique de votre vagin. Les hormones de synthèse augmentent parfois le taux de glycogène local. Cela peut malheureusement favoriser une chronicité des infections.
Les stérilets en cuivre posent un autre type de problème. Ils peuvent induire une légère inflammation locale constante. Ce terrain inflammatoire s’avère parfois plus propice au développement des levures opportunistes.
N’hésitez jamais à en discuter avec votre praticien de santé. Un simple changement de méthode de contraception suffit parfois à stopper définitivement ces récidives épuisantes.
Comment traiter la crise et rééquilibrer sa flore ?
Alors, une fois le diagnostic posé, comment éteindre l’incendie et surtout éviter qu’il ne reparte ?
Utilisation des ovules et crèmes antifongiques classiques
Les protocoles locaux reposent sur une double action ciblée. Les ovules s’insèrent directement dans le vagin pour traiter l’infection à la source. Les crèmes soulagent les démangeaisons externes sur la vulve.
Ces traitements utilisent des principes actifs qui percent la membrane des champignons. Cela stoppe net leur multiplication anarchique. Le Candida est ainsi détruit progressivement en quelques jours seulement.
L’utilisation des antifongiques locaux, comme les imidazolés, permet une action rapide sur le Candida albicans en désagrégeant sa structure protectrice pour stopper l’inflammation vaginale.
Voici quelques règles d’or pour une efficacité maximale :
- Respecter scrupuleusement la durée totale.
- Appliquer la crème largement sur les zones irritées.
- Privilégier les ovules à libération prolongée pour plus de confort.
Rôle des probiotiques dans la restauration du microbiote
Identifier les bonnes souches est une étape déterminante pour votre confort. Les lactobacilles rhamnosus ou reuteri sont essentiels à votre équilibre. Ils recolonisent la flore et rétablissent l’acidité protectrice indispensable.
Concernant l’administration, vous avez le choix des armes. Les cures peuvent se faire par voie orale ou vaginale selon vos besoins. Une durée de trois semaines est souvent recommandée pour un résultat durable.
Les probiotiques oraux utilisent l’axe intestin-vagin pour une protection de fond, tandis que la voie locale offre un soulagement immédiat.
Pour aller plus loin, n’oubliez pas d’intégrer des soins et traitements globaux dans votre routine quotidienne. C’est la clé pour maintenir un écosystème sain sur le long terme.
Pourquoi éviter l’automédication systématique et abusive
Attention aux résistances qui peuvent s’installer insidieusement. Utiliser trop d’antifongiques rend les champignons beaucoup plus forts. Le traitement finit alors par ne plus fonctionner du tout sur vous.
Cette pratique fragilise aussi votre écosystème intime. Ces produits ne trient pas toujours les bonnes et mauvaises bactéries. On finit par décimer sa propre protection naturelle sans le vouloir.
L’usage abusif d’antifongiques favorise l’émergence de souches résistantes et peut décimer votre flore protectrice de lactobacilles.
Nous vous encourageons vivement à privilégier le diagnostic professionnel. Un prélèvement en laboratoire confirme l’espèce exacte de Candida présente. Cela permet de cibler le bon remède sans perdre de temps.
Adopter une hygiène de vie préventive au quotidien
Le traitement médicamenteux ne fait pas tout, car votre hygiène quotidienne reste votre premier rempart contre l’invasion fongique. En adoptant quelques réflexes simples, vous pouvez stabiliser votre flore et éviter bien des désagréments.
Les bons gestes d’hygiène intime au quotidien
Bannissez impérativement les douches vaginales, même à l’eau claire. Le vagin possède un système d’auto-nettoyage performant qui ne nécessite aucune intervention interne. Introduire de l’eau à l’intérieur détruit l’équilibre fragile de votre flore protectrice.
Privilégiez plutôt des produits adaptés lors de votre toilette externe. Utilisez un savon doux à pH physiologique pour respecter votre muqueuse. Un lavage externe une fois par jour suffit amplement pour rester propre sans jamais agresser cette zone sensible.
L’usage de savons parfumés ou de gels douches classiques décape la couche protectrice de la vulve, ouvrant la porte aux irritations et aux mycoses.
Choix des vêtements et impact de la macération
Privilégiez toujours le coton pour vos sous-vêtements quotidiens. Cette matière naturelle laisse respirer la peau de manière optimale. Elle absorbe efficacement l’humidité sans favoriser cette chaleur humide que les champignons apprécient tant.
Le nylon et les protège-slips systématiques créent une macération permanente très risquée. Les champignons adorent cet environnement chaud et confiné pour se multiplier rapidement. Vous voyez le problème ? L’humidité stagnante est leur meilleur allié.
Enfin, conseillons des coupes amples de tous les jours. Évitez les pantalons trop serrés qui compriment la zone intime toute la journée. Laisser circuler l’air est une règle d’or pour votre confort.
Précautions à prendre lors d’un traitement antibiotique
Il faut anticiper le déséquilibre que provoquent inévitablement les antibiotiques. Ces médicaments tuent les bactéries pathogènes, mais éliminent aussi les bonnes bactéries de votre flore. Cela laisse malheureusement le champ libre aux levures opportunistes.
Suggérons une protection préventive efficace pour limiter les dégâts. Prenez des probiotiques, comme des lactobacilles, dès le début de votre traitement médical. Cela aide à maintenir une population de défenseurs suffisante dans votre organisme.
Pour aller plus loin sur les causes et remèdes liés aux désagréments fongiques, restez vigilante sur les signaux de votre corps. Une approche globale est souvent la clé pour éviter les récidives chroniques.
Fertilité et sexualité : ce qu’il faut comprendre
Puisque ces épisodes surviennent souvent en période fertile, qu’en est-il de vos projets de bébé et de votre vie de couple ?
La mycose peut-elle empêcher de tomber enceinte ?
Soyons directs : une mycose ne bloque pas l’ovulation. Vos ovaires continuent de fonctionner normalement malgré l’infection vaginale. Le cycle hormonal n’est pas déréglé par ce champignon.
Une mycose vaginale ne bloque pas l’ovulation et ne cause pas de retard de cycle ; les ovaires fonctionnent normalement malgré l’infection locale.
Pourtant, l’infection modifie la texture de vos sécrétions. Cette glaire cervicale altérée devient plus opaque et difficile à franchir. Cela peut donc compliquer le voyage des spermatozoïdes vers l’utérus.
Enfin, l’aspect pratique joue un rôle majeur. La douleur et l’inconfort diminuent souvent radicalement la libido. C’est surtout ce frein psychologique et physique qui impacte réellement la conception.
Gérer les rapports sexuels pour limiter l’inflammation
Si vous maintenez des rapports, soyez vigilants sur les lubrifiants. Choisissez impérativement des produits sans glycérine. Le sucre contenu dans certains gels peut nourrir le Candida pendant l’acte.
L’utilisation de lubrifiants inadaptés peut aggraver l’infection, car la glycérine sert de nourriture aux levures, perturbant ainsi l’équilibre fragile de votre flore vaginale déjà affaiblie par l’inflammation.
N’oubliez pas de surveiller votre partenaire. Si l’homme présente des rougeurs, il doit aussi se soigner rapidement. Sinon, vous risquez un effet “ping-pong” permanent entre vous deux.
Voici quelques réflexes simples à adopter :
- Uriner systématiquement après chaque rapport sexuel.
- Utiliser des préservatifs sans aucun spermicide.
- Privilégier la douceur pour éviter les micro-lésions.
Infection à l’ovulation ou signe de début de grossesse ?
Il existe des similitudes frappantes entre ces périodes. La phase lutéale et la grossesse partagent un taux élevé de progestérone. Cette hormone favorise naturellement le développement des levures.
Le bouleversement immunitaire du début de grossesse est d’ailleurs très intense. Une mycose peut donc parfois être un signe indirect de nidation. C’est une réaction classique aux changements hormonaux brutaux.
Le pH de la glaire cervicale, plus basique au moment de l’ovulation, affaiblit les défenses naturelles du vagin, laissant le champ libre à une prolifération fongique inopportune.
Pour mieux comprendre ces mécanismes biologiques, vous pouvez explorer les questions de génétique et hasard qui influencent la conception. Mais restez sereine, une candidose se traite vite.
Comprendre le lien entre hormones et flore est la clé pour briser le cycle des récidives. En surveillant votre alimentation et en chouchoutant vos lactobacilles, vous protégerez votre fertilité et retrouverez enfin un confort durable. Agissez dès maintenant pour vivre une ovulation sereine et sans démangeaisons !






